Keys- study №1
Больной К., 45 лет, водитель, обратился к участковому терапевту с жалобами на головную боль, преимущественно в затылочной области, мелькание мушек перед глазами после физического или психоэмоционального перенапряжения. Из анамнеза заболевания: вышеуказанные жалобы фиксируются в течение последних 3-4 лет. Во время ежедневного предварительного медосмотра зарегистрировано повышение АД 170/95 мм рт.ст., по поводу чего был направлен к участковому терапевту. Ранее за медицинской помощью не обращался, не обследовался, лекарственные препараты не принимал. Из истории жизни: у матери – повышение АД. Хронические заболевания отрицает. Курит: 1 пачка сигарет в день. Объективно: Вес 98 кг, рост 175 см. Лицо гиперемировано. Отѐков нет. Дыхание везикулярное, хрипов нет. Границы относительной сердечной тупости: правая – на 1,5 см вправо от правого края грудины, верхняя – III ребро, левая – по левой СКЛ. Тоны сердца громкие, ритм правильный, акцент II тона во 2-й точке аускультации. ЧСС 72 уд/мин. АД 180/110 мм рт.ст. Живот мягкий, безболезненный при пальпации. Размеры печени по Курлову 10×9×6 см. Симптом поколачивания отрицательный с обеих сторон. Данные дополнительных методов исследования:
1. ОАК: СОЭ - 9 мм/час; эр. – 4,3×1012/л; Нb – 125 г/л; лейк. – 8,4×109/л; э – 4%; п/я – 4%; с/я – 68%; л – 18%; м – 6%.
2. ОАМ: отн. плотность - 1014; лейк. – 1-2 в п.зр.; эр. – 1-2 в п.зр.; белок, сахар – отриц.
3. Общий холестерин – 6,5 ммоль/л, ТГ – 2,3 ммоль/л, ХС ЛПН - 2,6 ммоль/л, ХС ЛВП – 0,8 ммоль/л; сахар крови – 5,5 ммоль/л, креатинин - 0,09 ммоль/л, калий – 4,5 ммоль/л.
4. ЭКГ (см. ниже).
5. УЗИ почек: правая почка: 1126340 мм, контуры четкие, ровные, левая почка: 1155842 мм, контуры нечеткие, неровные, (N=110-12060-7535-45 мм). Почки подвижны, полостная система не расширена, уплотнена, соотношение паренхимы с ЧЛС-1:2 (N=1:2), конкрементов нет.
ЗАДАНИЕ Keys- study №1:
1. Выделите и обоснуйте синдромы, выделите ведущий.
2. Сформулируйте предварительный диагноз.
3. Оцените и объясните изменения данных перкуссии области сердца.
4. Объясните результаты аускультации сердца.
5. Сделайте электрокардиографическое заключение.
6. Оцените результаты ОАК и ОАМ.
7. Оцените данные биохимического анализа крови.
8. Обоснуйте уточненный диагноз.

Ответ Keys- study №1:
1. Синдром артериальной гипертензии.
2. Артериальная гипертензия неуточненного генеза 3 степени.
3. Смещение левой границы сердца влево (гипертрофия левого желудочка).
4. Акцент II тона на аорте – повышение АД (усиление клапанного и сосудистого компонентов).
5. ЭКГ: ритм синусовый, 67 в мин. Эл ось отклонена влево. Признаки гипертрофии и систолической перегрузки миокарда левого желудочка.
6. В пределах нормы.
7. Дислипидемия.
8. Гипертоническая болезнь II стадии. Степень АГ 3. Дислипидемия. Гипертрофия левого желудочка. Риск 4 (очень высокий).
Keys- study №2
Больной Н., 63 лет, пенсионер, жалуется на перебои в работе сердца, сердцебиение, чувство нехватки воздуха при ходьбе, слабость. Из анамнеза заболевания: 2 года назад впервые после стресса возникли интенсивные сжимающие боли за грудиной, иррадиирующие в левую подлопаточную область, сопровождавшиеся резкой слабостью, обильным потоотделением. Через 30 мин от начала болевого приступа бригадой скорой помощи был доставлен в стационар. Болевой синдром в грудной клетке купирован на догоспитальном этапе и в последующем не рецидивировал. После выписки из стационара принимал -блокаторы, на фоне чего самочувствие пациента оставалось относительно хорошим. Настоящее ухудшение со вчерашнего дня на фоне значительной физической нагрузки (работа в саду). Бригадой СМП доставлен в стационар. Объективно: Кожа бледная, обычной влажности. Отеков нет. Дыхание везикулярное, в нижнебоковых отделах с обеих сторон немногочисленные влажные хрипы, ЧД 28 в мин. Пульс аритмичный, 110 в мин., слабый, мягкий, малой величины, сосудистая стенка вне пульсовой волны не пальпируется. АД 100/70 мм рт.ст. Границы относительной сердечной тупости: правая – на 1,0 см вправо от правого края грудины, верхняя – III ребро, левая – по левой СКЛ. Ритм сердца неправильный, тоны приглушены, акцент II тона в 3-й точке аускультации. ЧСС 130 уд/мин. Живот мягкий, безболезненный при пальпации. Размеры печени по Курлову 10×9×6 см. Симптом поколачивания отрицательный с обеих сторон. Данные дополнительных методов исследования:
1. ОАК: Hb – 125 г/л, эр. – 4,5×1012/л, ЦП – 1,0, СОЭ – 7 мм/ч; лейк. – 5,0×109/л, э - 1%, п/я - 6%, с/я - 70%, л - 20%, м - 3%.
2. ОАМ: отн. плотность - 1018, белок, сахар – нет, лейк. – 1-2, эпит. – 3-4 в п. зр.
3. Сахар - 4,0 ммоль/л, АСТ – 0,30 ммоль/л, АЛТ – 0,36 ммоль/л, холестерин – 6,8 ммоль/л.
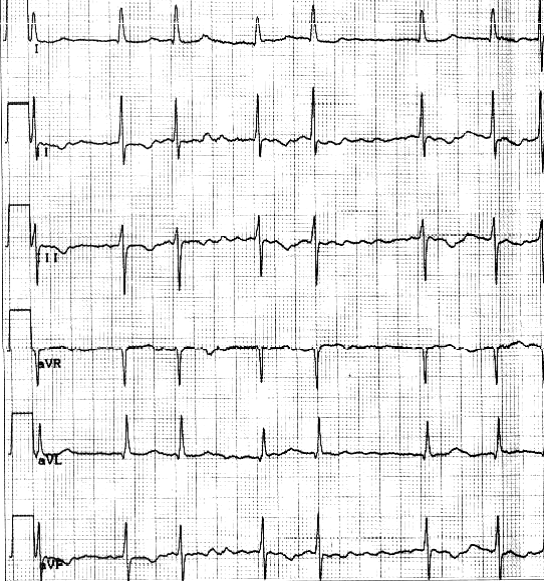
4. ЭКГ
ЗАДАНИЕKeys- study №2:
1. Выделите и обоснуйте синдромы, выделите ведущий.
2. Сформулируйте предварительный диагноз.
3. Объясните механизм развития одышки у данного больного.
4. Объясните изменения пульса и АД у данного больного.
5. Укажите дефицит пульса.
6. Оцените результаты анализов, сделайте дополнительные назначения.
7. Сделайте электрокардиографическое заключение.
8. Обоснуйте и сформулируйте диагноз.

Ответ Keys- study №2:
1. Нарушения ритма, коронарной недостаточности, сердечной недостаточности.
2. ИБС: постинфарктный кардиосклероз? ОКС? Пароксизмальная форма нарушения ритма. ХСН I, ФК I.
3. Нарушение ритма с высокой ЧСС и малый сердечный выброс на этом фоне приводят к левожелудочковой СН.
4. Малый сердечный выброс на фоне нарушения ритма.
5. Липидограмма (гиперхолестеринемия).
6. ОАК и ОАМ: в пределах нормы.
7. ЭКГ: электрическая ось отклонена влево. Ритм фибрилляции предсердий от 43 до 100 в мин, в среднем – 72 в мин. Признаки гипертрофии левого желудочка.
8. ИБС: постинфарктный кардиосклероз (год?). Фибрилляция предсердий, пароксизмальная форма. ХСН I, ФК I.
Keys- study №3
Больной Б., 60 лет, жалуется на давящие боли за грудиной, иррадиирующие в левую руку, возникающие при ходьбе в обычном темпе в среднем 1-2 раза в неделю, проходящие после приема 1 таблетки нитроглицерина через 1 мин., чувство нехватки воздуха при обычной физической нагрузке, слабость, обмороки. Из анамнеза заболевания: вышеуказанные жалобы появились 3 года назад, по поводу чего лечился амбулаторно у кардиолога. Ухудшение самочувствия в течение последних 6 мес.: появились головокружение и обмороки, преимущественно в вертикальном положении тела, постепенно прогрессирует слабость, характеристики болей не изменились. Объективно: Больной адинамичен. Кожа бледная. Отеков нет. Дыхание везикулярное, хрипов нет, ЧД 20 в мин. Верхушечный толчок усилен и смещен кнаружи от левой СКЛ на 1,5 см. Во II межреберье справа определяется систолическое дрожание. Границы относительной сердечной тупости: правая и верхняя не изменены, левая - на 1,5 см кнаружи от левой СКЛ. Выслушиваются 2 тона, приглушенные, ритм правильный, 88 уд/мин., I тон на верхушке и II тон на аорте ослаблены. Над аортой выслушивается грубый систолический шум скребущего характера, проводится на обе сонные артерии. Живот мягкий, безболезненный при пальпации. Размеры печени по Курлову 10×9×6 см. Симптом поколачивания отрицательный с обеих сторон. Данные дополнительных методов исследования:
1. ОАК: Hb – 130 г/л, эр. – 4,7×1012/л, ЦП – 1,0, СОЭ – 8 мм/ч; лейк. – 8,0×109/л, э - 2%, п/я - 5%, с/я - 70%, л - 20%, м - 3%.
2. ОАМ: отн. плотность - 1022, белок, сахар – нет, лейк. – 3-5 в п.зр., эпит. – 1-3 в п.зр., эр., цилиндры – нет.
3. Билирубин общий - 16,0 мкмоль/л, прямой - 12,0 мкмоль/л, непрямой - 4,0 мкмоль/л, глюкоза – 4,1 ммоль/л, фибриноген - 4,0 г/л, холестерин – 8,9 ммоль/л.
4. ЭКГ 4
ЗАДАНИЕ Keys- study №3:
1. Выделите и обоснуйте синдромы, выделите ведущий.
2. Сформулируйте предварительный диагноз.
3. Объясните механизм возникновения болей, бледности кожи.
4. Объясните генез синкопальных состояний.
5. Опишите ожидаемые свойства пульса на лучевых артериях.
6. Оцените лабораторные данные.
7. Сделайте электрокардиографическое заключение.
8. Сформулируйте и обоснуйте диагноз.
Ответ Keys- study №3:
1. Клапанного поражения, ангинозный болевой, сердечной недостаточности.
2. ИБС: стенокардия ФК II. Стеноз АК атеросклеротического генеза. ХСН II А, ФК II.
3. Ангинозные боли могут возникать в результате атеросклеротических изменений коронарных артерий и в результате относительной коронарной недостаточности при наличии гипертрофии левого желудочка, стенозе АК. Бледность кожи: низкий сердечный выброс обусловливает компенсаторное сужение артерий.
4. Обмороки обусловлены малым выбросом крови из левого желудочка, нарушением кровоснабжения головного мозга.
5. Пульс мягкий, слабого наполнения, медленный.
6. Биохимическое исследование крови – гиперхолестеринемия. ОАК, ОАМ – без патологии.
7. ЭКГ: ритм синусовый, 67 в мин. Эл ось отклонена влево. Признаки гипертрофии и систолической перегрузки миокарда левого желудочка.
8. ИБС: стенокардия ФК II. Стеноз АК атеросклеротического генеза. ХСН IIА, ФК II.
ЭКГ Keys- study №3

Keys- study №4
Больная С., 35 лет, штукатур-маляр, жалуется на головные боли, головокружение, периодически – мелькание мушек перед глазами, эпизодически – ноющие боли в пояснице, учащенное безболезненное мочеиспускание. Из анамнеза заболевания: в возрасте 20 лет лечилась в стационаре по поводу заболевания почек. В последующем изредка отмечала умеренные боли в поясничной области, дизурические явления, по поводу чего лечилась травами. Последние 3 года беспокоят головные боли. В течение 2 недель отмечает усиление ноющих болей в поясничной области, головных болей, учащенное безболезненное мочеиспускание, периодически – ознобы. Ранее не обследована, лекарственные препараты не принимает. Объективно: Состояние средней степени тяжести. Температура тела 37,5°С. Кожные покровы и видимые слизистые бледные, чистые, повышенной влажности. Отѐков нет. Дыхание везикулярное, хрипов нет, ЧД 19 в мин. Границы относительной сердечной тупости в пределах нормы. Тоны сердца громкие, ритм правильный, акцент II тона на аорте, систолический шум на верхушке. ЧСС 86 уд/мин. АД 170/110 мм рт.ст. Живот мягкий, безболезненный при пальпации. Размеры печени по Курлову 12118 см. Симптом поколачивания положителен с обеих сторон, почки не пальпируются. Данные дополнительных методов исследования:
1. ОАК: СОЭ – 24 мм/час; Нb – 91 г/л; эр. – 2,91012/л; лейк. – 10,5109/л; п – 8%; с – 64%; л – 24%; м – 4%.
2. ОАМ: цвет желтый, прозрачная, отн. плотность – 1011, белок – 0,23‰, лейк. – 10-12 в п.зр., эр. - 1-2 в п.зр., цилиндры гиалиновые – един. в п.зр., бактерии +++.
3. УЗИ почек: правая почка подвижна, 1126340 мм (N=110-12060-7535-45 мм), контуры нечеткие, неровные, соотношение паренхимы с ЧЛС-1:2 (N=1:2), полостная система не расширена, уплотнена. Левая почка подвижна, 1155842 мм, контуры нечеткие, неровные, соотношение паренхимы с ЧЛС- 1:2, полостная система не расширена, уплотнена. В левой почке - конкремент диаметром 8×6 мм.
ЗАДАНИЕKeys- study №4:
1. Выделите и обоснуйте синдромы, выделите ведущий.
2. Сформулируйте предварительный диагноз.
3. Назовите причину декомпенсации АГ.
4. Объясните механизм появления систолического шума на верхушке.
5. Перечислите недостающие дополнительные методы исследования.
6. Оцените данные общего анализа мочи.
7. Оцените результаты общего анализа крови.
8. Обоснуйте уточненный диагноз.
Ответ Keys- study №4
1. Артериальная гипертензия, болевой (в поясничной области), дизурический, интоксикации, анемический.
2. Хронический пиелонефрит, активная фаза. ХПН? АГ 3 степени. Риск 3 (высокий).
3. Обострение хр. пиелонефрита.
4. Анемия (уменьшение вязкости крови и ускорение кровотока).
5. Биохимическое исследование крови (калий, глюкоза натощак, креатинин, общий холестерин крови), ЭКГ, ЭхоКГ, рентгенография органов грудной клетки, осмотр глазного дна.
6. Гипостенурия, протеинурия, лейкоцитурия, цилиндрурия, бактериурия.
7. Анемия легкой степени, ускорение СОЭ, нейтрофильный лейкоцитоз со сдвигом формулы влево. Мочекаменная болезнь: камень левой почки. Хронический вторичный пиелонефрит, активная фаза. ХПН? АГ 3 степени. Риск 3 (высокий). Анемия легкой степени.
Keys- study №5
Больной Д., 45 лет, директор завода, доставлен в приемное отделение с жалобами на дискомфорт в области сердца, сухой кашель, сердцебиение, слабость, одышку. Указанное состояние возникло 2 часа назад после психоэмоционального перенапряжения на фоне полного здоровья. Из анамнеза заболевания: в течение последних 3 лет отмечает приступы болей за грудиной, которые возникают при ходьбе в быстром темпе, длятся до 10 мин, купируются в покое или после приема нитроглицерина через 1 мин. Частота загрудинных болей – 1-2 раза в месяц. Не обследован, лекарственные препараты не принимает. Объективно: Состояние тяжелое. Сознание спутано, возбужден. Повышенного питания. Кожные покровы и видимые слизистые бледные, чистые, влажные. Цианоз губ. Отѐков нет. Дыхание жесткое, в нижних отделах выслушиваются незвучные мелкопузырчатые хрипы. ЧД 26 в мин. Тоны сердца глухие, ритм неправильный. ЧСС 158 уд/мин. АД 80/65 мм рт.ст. Живот мягкий, безболезненный при пальпации. Размеры печени по Курлову 10×9×6 см. Симптом поколачивания отрицательный с обеих сторон. Данные дополнительных методов исследования:
1. ОАК: СОЭ - 9 мм/час; эр. – 3,8×1012/л; Hb – 121×1012г/л; лейк. – 7,6×109/л; э – 3%; п/я – 5%; с/я – 57%; л – 29%; м – 6%.
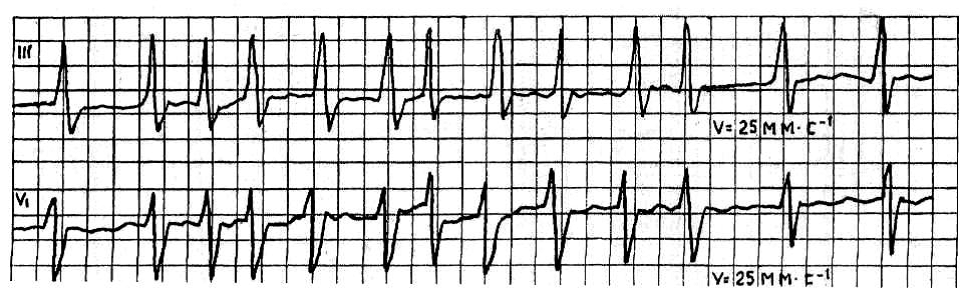
2. ЭКГ
ЗАДАНИЕKeys- study №5:
1. Выделите и обоснуйте синдромы, выделите ведущий.
2. Сформулируйте предварительный диагноз.
3. Объясните причину появления незвучных мелкопузырчатых хрипов.
4. Каков механизм развития гипотонии?
5. Опишите пульс пациента.
6. Сделайте электрокардиографическое заключение.
7. Оцените результаты общего анализа крови.
8. Обоснуйте уточненный диагноз.
Ответ Keys- study №5:
1. Нарушение ритма, острая сердечная недостаточность.
2. ИБС: стенокардия ФК II. Пароксизмальное нарушение ритма. ОСН Кillip II.
3. Острая центральная недостаточность кровообращения, возникшая в результате вторичного снижения сердечного выброса на фоне гемодинамически значимого нарушения ритма.
4. Малый сердечный выброс.
5. Одинаковый, на лучевых артериях ритм неправильный, частота ?, мягкий, пустой, малый или нитевидный, неравномерный, скорый. Обязателен подсчет дефицита пульса.
6. ЭКГ: ритм: фибрилляция предсердий, тахисистолическая форма.
7. В пределах нормы.
8. ИБС: стенокардия ФК II. Фибрилляция предсердий, пароксизмальная форма (пароксизм от ?). ОСН Кillip II.
Keys- study №6
Больная Н., 45 лет, обратилась с жалобами на головную боль, головокружение, тошноту, мелькание мушек перед глазами, дрожь в теле. Из анамнеза заболевания: считает себя больной в течение 5 лет, когда стали беспокоить головные боли. Начало заболевания связывает с частыми психотравмирующими ситуациями на работе. АД не измеряла, принимала валериану, пустырник. Сегодня появились вышеуказанные жалобы. Наследственность: у старшей сестры и матери больной отмечается повышение АД. Объективно: Рост 164 см, вес 100 кг. В сознании, адинамична. Отѐков нет. Дыхание везикулярное, хрипов нет, ЧД 20 в минуту. Визуально определяется пульсация сонных артерий. АД 170/100 мм рт.ст на обеих верхних конечностях. Границы относительной сердечной тупости: правая - на 1,5 см кнаружи от правого края грудины, верхняя – III ребро, левая - по левой СКЛ. Ритм сердца правильный, тоны громкие, акцент II тона на аорте. ЧСС 90 уд/мин. Живот мягкий, безболезненный при пальпации. Размеры печени по Курлову 10×9×6 см. Симптом поколачивания отрицательный с обеих сторон. Данные дополнительных методов исследования:
1. ОАК: Hb – 134 г/л; эр. – 4,4×1012/л, ЦП – 1,0, СОЭ – 10 мм/ч; тромбоциты – 280,0×109/л; лейк. – 4,0×109/л, э - 2%, п/я - 2%, с/я - 60%, л - 30%, м - 6%.
2. ОАМ: отн. плотность - 1020, рН – кислая, белок, сахар – нет, лейк. – 1-3 в п.зр., эпит. – 2-4 в п.зр., эр., цилиндры – нет.
3. Билирубин общий - 18,0 мкмоль/л, прямой - 13,0 мкмоль/л, непрямой - 5,0 мкмоль/л, глюкоза – 5,6 ммоль/л, фибриноген - 2,0 г/л, ПТИ - 85%, АСТ – 0,36 ммоль/л, АЛТ – 0,39 ммоль/л, холестерин – 8,8 ммоль/л, мочевина – 7,8 ммоль/л, креатинин – 0,09 ммоль/л, общий белок - 70 г/л.
4. ЭКГ
ЗАДАНИЕKeys- study №6:
1. Выделите и обоснуйте синдромы, выделите ведущий.
2. Сформулируйте предварительный диагноз.
3. Опишите свойства пульса на лучевых артериях у данной больной.
4. Опишите предполагаемые свойства верхушечного толчка.
5. Сделайте электрокардиографическое заключение.
6. Составьте план дополнительного обследования.
7. Оцените результаты общего анализа крови и мочи.
8. Обоснуйте уточненный диагноз.
Ответ Keys- study №6
1. Артериальная гипертензия, ожирение (ИМТ>30 кг/м2).
2. АГ 2 степени (генез, стадия и риск требуют уточнения).
3. Пульс одинаков на обеих лучевых артериях, полный, твѐрдый, большой, сосудистая стенка вне пульсовой волны не пальпируется (возможно, пальпируется в виде плотного тяжа).
4. Верхушечный толчок располагается в 5-м (6-м) межреберье на 1 см (или более) кнаружи от левой СКЛ, локализованный, сильный, резистентный.
5. ЭКГ: ритм синусовый, 67 в мин. Электрическая ось отклонена влево. Признаки гипертрофии миокарда ЛЖ.
6. Суточное мониторирование АД, липидограмма, УЗИ почек и надпочечников.
7. ОАК и ОАМ в пределах нормы
8. Гипертоническая болезнь II стадии. Степень АГ 2. ГЛЖ. Дислипидемия. Ожирение II ст. Риск 3 (высокий).

ЭКГ Keys- study №6
Keys- study №7
Больная З., 34 лет, предъявляет жалобы на головные боли, связанные с повышением АД, слабость, нарушение менструальной функции, боли в ногах, повышение аппетита, жажду, выпадение волос на голове. Обратилась к кардиологу для обследования и подбора гипотензивной терапии. Из анамнеза заболевания: вышеуказанные жалобы впервые появились 2 года назад, с этого же времени – повышение массы тела на 25 кг. В течение 1 года повышение АД до 170/100 мм рт.ст. В анамнезе – гиперацидный гастрит. Не обследована, лекарственные препараты не принимает. Объективно: Кожные покровы сухие, шелушащиеся с участками регионарной потливости. Лицо лунообразное, багрово-красного цвета. На плечах, молочных железах, на животе широкие полосы багрово-красного цвета. Отеков нет. Больная повышенного питания, распределение жира неравномерное, в основном в верхней части туловища. «Скошенность» ягодиц. Рост волос на груди, по средней линии живота, на подбородке по мужскому типу. В легких дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритм правильный, акцент II тона над аортой. ЧСС 82 уд/мин. АД 160/100 мм рт.ст. Живот мягкий, безболезненный. Пальпация правого подреберья безболезненна, край печени не пальпируется. Симптом поколачивания отрицательный с обеих сторон, почки не пальпируются. Данные дополнительных методов исследования:
1. ОАК: эр. – 5,8×1012/л; Нb – 145 г/л; лейк. – 10,5×109/л; э – 1; п/я – 6%; с/я – 75%; л – 16%; м – 2%.
2. Глюкоза - 7,0 ммоль/л; К - 3,4 ммоль/л; Na - 155 ммоль/л; холестерин - 6,0 ммоль/л.
3. ЭКГ (см. ниже).
4. Осмотр глазного дна – очаговое сужение артерий сетчатки.
5. Рентгенография костей черепа – остеопороз спинки турецкого седла.
ЗАДАНИЕKeys- study №7: 1. Выделите и обоснуйте синдромы, выделите ведущий. 2. Сформулируйте предварительный диагноз. 3. Назовите тип ожирения пациентки, в чем причина его появления? 4. Каков механизм появления аменореи и гирсутизма? 5. Назовите метод исследования, необходимый для верификации диагноза.
6. Сделайте электрокардиографическое заключение. 7. Оцените лабораторные данные.
8. Обоснуйте уточненный диагноз.

Ответ Keys- study №7:
1. Гиперкортицизм, ожирение, артериальная гипертензия.
2. Синдром Иценко-Кушинга. Артериальная гипертензия 2 степени. Риск 3 (высокий).
3. Кушингоидный тип ожирения формируется в результате неодинаковой чувствительности жировой ткани различных частей тела к глюкокортикоидам.
4. Избыток секреции половых гормонов.
5. КТ или МРТ гипофиза, исследование экскреции свободного кортизола с мочой, уровня кортизола в крови, определение уровня АКТГ. 6. ЭКГ: ритм синусовый, 67 в мин. Электрическая ось отклонена влево. Признаки гипертрофии миокарда ЛЖ. 7. Биохимический анализ крови: гипергликемия, гипокалиемия, гиперлипидемия. ОАК - нейтрофильный лейкоцитоз, эритремия.
8. Болезнь Иценко-Кушинга. Симптоматическая артериальная гипертензия 2 степени. ГЛЖ. Риск 3 (высокий).
Keys- study №8
Больная С., 72 лет, доставлена с жалобами на резкую разлитую головную боль, мелькание мушек перед глазами, головокружение, тошноту, общую слабость, сухость во рту, слабость в правой руке. Из анамнеза заболевания: повышение АД с 42 лет, максимальные цифры АД – 210/100 мм рт.ст. Повышение АД сопровождается головной болью, головокружением, тошнотой. Относительно регулярно принимает гипотензивные препараты, на фоне терапии АД на уровне 140-150/80-90 мм рт.ст. В 65-илетнем возрасте перенесла ОНМК. Последние 2 года беспокоят одышка при умеренной физической нагрузке и отеки нижних конечностей. Три дня назад (на фоне стресса) прекратила прием гипотензивных препаратов. Сегодня около часа назад появились вышеуказанные жалобы. Объективно: Повышенного питания (вес 98 кг, рост 155 см). Кожные покровы гиперемированы, чистые, повышенной влажности. Отѐки стоп, голеней до верхней трети. Мышечная сила в правых конечностях снижена. Дыхание везикулярное, в нижнебоковых отделах единичные мелкопузырчатые хрипы, ЧД 26 в мин. Верхушечный толчок в V межреберье по левой СКЛ, разлитой, ослаблен. Границы относительной сердечной тупости: правая - 1 см вправо от правого края грудины, верхняя - нижний край хряща III ребра, левая – на 2 см кнаружи от левой СКЛ. Тоны сердца приглушены, ритм правильный. Акцент II тона на аорте, шумов нет. ЧСС 78 уд/мин. АД 250/125 мм рт.ст. Живот мягкий, безболезненный при пальпации. Нижний край печени определяется на 2 см ниже реберной дуги, округлый, безболезненный. Размеры печени по Курлову 12118 см. Симптом поколачивания отрицательный с обеих сторон. Данные дополнительных методов исследования:
1. ОАК: СОЭ - 12 мм/час; Нb – 128 г/л; лейк. – 6,5×109/л.
2. ОАМ: белок – 0,066 г/л, сахар – отриц., отн. плотность - 1011; лейк. – 2-3 в п.зр.; эр – 1-2 в п.зр.. 3. Общий холестерин – 9,2 ммоль/л; сахар крови – 6,1 ммоль/л, креатинин - 0,07 ммоль/л, калий – 4,6 ммоль/л. 4. УЗИ органов брюшной полости: признаки хронического холецистита, диффузных изменений печени, поджелудочной железы. Гепатомегалия. Свободная жидкость в брюшной полости не выявлена.
ЗАДАНИЕKeys- study №8:
1. Выделите и обоснуйте синдромы, выделите ведущий. 2. Сформулируйте предварительный диагноз. 3. Назовите непосредственную причину ухудшения состояния пациентки. 4. Объясните механизм появления гепатомегалии. 5. Перечислите недостающие данные анамнеза заболевания. 6. Оцените лабораторные данные. 7. Сделайте электрокардиографическое заключение. 8.Обоснуйте уточненный диагноз.

Ответ Keys- study №8:
1. Синдромы артериальной гипертензии, кардиомегалии, хронической сердечной недостаточности по МКК и БКК.
2. Артериальная гипертензия 3 степени неуточненного генеза. Гипертонический криз с быстрым подъемом АД, осложненный (гипертоническая энцефалопатия, исключить повторное ОНМК). ОНМК в анамнезе (год). Риск 4 (очень высокий).
3. Отсутствие адекватной терапии в течение последней недели, стресс.
4. ХСН II Б, ФК III.
5. Необходимо уточнить наличие гипертонических кризов, симптомов ИБС, поражений периферических сосудов, сахарного диабета, заболеваний почек, сведения о приеме лекарственных препаратов, семейный анамнез.
6. Биохимический анализ крови: гиперхолестеринемия. ОАМ: протеинурия, гипостенурия.
7. ЭКГ: ритм синусовый, 67 в мин. Электрическая ось отклонена влево. Признаки гипертрофии миокарда ЛЖ.
8. Гипертоническая болезнь III стадии. Гипертонический криз с быстрым подъемом АД, осложненный (гипертоническая энцефалопатия, исключить повторное ОНМК). ОНМК в анамнезе (год). ХСН II Б, ФК III. Риск 4 (очень высокий).
Комментарии (0)
Пока нет комментариев